Лечение цервицита

Цервицит – заболевание воспалительной природы, при котором патологический процесс затрагивает канал шейки матки или цервикальный канал, и поверхность влагалищной порции шейки матки. Патология проявляет себя слизистыми выделениями - зачастую гноевидными, ноющими болями внизу живота, дискомфортом при мочеиспускании и при половом контакте. Диагностикой и лечением такой болезни занимается врач-гинеколог, к которому необходимо незамедлительно записаться на консультацию при наличии указанных симптомов. Лечение цервицита может быть консервативным или хирургическим. Все зависит от степени запущенности патологии.
В Центре Репродукции и Генетики ФертиМед используются самые современные и передовые методики борьбы с таким распространенным гинекологическим заболеванием. Инновационный безоперационный способ лечения цервицита, практикуемый специалистами нашего центра – лечение на аппарате HIFU. Методика безопасная, безболезненная, высокоэффективная, позволяет достичь положительных результатов уже после первого сеанса терапии. Пациентам, обратившимся в наш Центр Репродукции и Генетики «Фертимед», гарантирован индивидуальный подход и профессиональная медицинская помощь.
Что такое цервицит шейки матки
Цервицит – инфекционное или неинфекционное воспаление, поражающее слизистую шейки матки. Болезнь распространена среди пациенток молодого возраста, ведущих активную сексуальную жизнь. В климактерическом периоде цервицит диагностируется крайне редко.
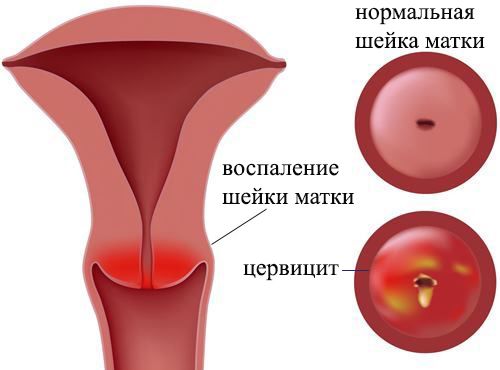
Шейка матки – своеобразный барьер, защищающий маточную полость от патогенных микроорганизмов и болезнетворной микрофлоры. Защитную функцию обеспечивают:
-
узость цервикального канала;
-
слизистая пробка - специфический секрет, обладающий защитными свойствами.
Но, несмотря на это, шейка матки, как и другие органы репродуктивной системы, подвержена различным воспалительным заболеваниям, таким как:
-
Эндоцервицит. Воспалительная реакция, охватывающая слизистую ШМ, которая выстилает цервикальный канал.
-
Экзоцервицит. Воспаление эпителия влагалищной части шейки матки.
-
Воспалительный процесс, затрагивающий ШМ, может быть обусловлен специфической и неспецифической инфекцией. В связи с этим различают следующие виды цервицита:
-
Неспецифический. Патология начинает прогрессировать при активном размножении обычных микроорганизмов, например, таких, как стафилококки, стрептококки, кишечная палочка. Также неспецифический цервицит может быть результатом гормональных преобразований в организме.
-
Специфический. Воспалительный процесс возникает в результате заражения инфекциями, которые передаются во время незащищенного полового контакта. Зачастую, это папилломавирус, трихомониаз, гонорея, хламидиоз.
Учитывая характер и длительность воспалительного процесса, выделяют такие формы цервицита:
-
Острый. Сопровождается ярко выраженной клинической картиной: обильные серозно-гнойные выделения, кровоточивость ШМ, гиперемия, отек.
-
Хронический. Развивается после не пролеченного острого цервицита. Характеризуется гипертрофией тканей шейки, образованием утолщенных очагов на слизистой оболочке цервикального канала.
Причины возникновения цервицита
Слизь, образующаяся в цервикальном канале, обладает защитной функцией, препятствующей росту и проникновению в полость матки болезнетворной микрофлоры. Нормальный биоценоз (бактериальный состав) влагалища предупреждает инфицирование, особое значение – в синтезе молочной кислоты «своими» бактериями (палочками Дедерлейна). Снижение защитных функций, различные травмы слизистой ШМ становятся пусковым механизмом развития патогенных микроорганизмов, которые проникают в ткани экзо- или эндоцервикса, провоцируя острый воспалительный процесс. Развившаяся воспалительная реакция, ведет к нарушению формирования поверхностного слоя клеток.
Инфекции, способствующие развитию цервицита:
-
Условно-патогенные. Наиболее распространенная причина прогрессирования воспаления. Чаще обнаруживаются грамотрицательные микроорганизмы: кишечная палочка, энтерококки, клебсиеллы. Также могут встречаться стрептококки, стрептококки, протеи, бактероиды.
-
Вирусные. У пациенток с признаками хронического цервицита в более чем 80% случаев обнаруживается вирус папилломы человека. Для цервицита, протекающего на фоне ВПЧ характерно субклиническое или латентное течение. Иногда для идентификации возбудителя необходимо пройти комплексное, углубленное обследование. Патогенным вирусным агентом, провоцирующим цервицит, иногда может выступать вирус герпеса, цитомегаловирус, аденовирус.
-
Хламидии. После проникновения в организм попадания в половые пути часто провоцируют острый цервицит. В чистом виде такая инфекция редка, чаще встречается ее сочетание с условно-патогенной микрофлорой.
-
Трихомонады. На фоне трихомониаза цервицит в основном протекает с минимально выраженными симптомами инфекции.
-
Гонококки. Становятся причиной острого вагинита и цервицита, нередко сочетающихся с уретритом.
-
Кандиды (разновидность грибков). Грибковая инфекция, развивающаяся на фоне снижения местного иммунитета и провоцирующая нарушение баланса влагалищной микрофлоры. Кандидозный цервицит часто дополняет симптомы кольпита (воспаления влагалища).
Факторы, ускоряющие развитие цервицита:
-
Травмы ШМ. Травмирование может быть результатом осложненных родов, хирургического вмешательства, диагностических манипуляций.
-
Возрастные изменения. По мере старения организма в тканях развиваются необратимые возрастные изменения, которые при стечении неблагоприятных факторов могут послужить толчком к развитию цервицита.
-
Новообразования, послеоперационные рубцы.
Наши врачи
Симптомы цервицита
В самом начале развития воспалительного процесса в ШМ клиническая картина может полностью отсутствовать или носить невыраженный характер. При остром течении женщину беспокоят:
-
слизистые выделения с гнойными включениями;
-
тупая, ноющая боль в нижней части живота.
При сочетании с кольпитом добавляются такие симптомы:
-
зуд, жжение, дискомфорт при мочеиспускании;
-
болезненность во время полового контакта.
При хроническом течении симптомы цервицита смазанные. Обострение могут спровоцировать:
-
менструация;
-
переохлаждение;
-
новый половой партнер.
Характерный признак хронического воспаления – мажущие кровянистые выделения, беспокоящие после полового акта, гинекологического осмотра.
Инфекционные возбудители, провоцирующие неспецифический цервицит, вызывают практические одинаковые симптомы. При специфических инфекциях признаки патологии могут отличаться:
-
Хламидии. Воспалительный процесс в основном протекает без ярко выраженных симптомов, быстро приобретает хроническое течение.
-
Гонорея. Клиническая картина яркая, женщину беспокоят обильные гнойные выделения, дизурия.
-
Трихомонады. Характерные симптомы цервицита, развивающегося на фоне трихомоноза – обильные выделения зеленого цвета с неприятным запахом.
Если лечение цервицита отсутствует, патологический процесс распространяется на матку, придатки. Прогрессирование воспаления проявляется такими симптомами:
-
повышение температуры;
-
интенсивные боли в нижней части живота;
-
интоксикация: тошнота, головные боли, рвота.
Симптомы цервицита не специфичныее, поэтому диагностика патологии на ранних стадиях может быть затруднительна. Если лечение острой формы несвоевременное или неадекватное, развивается хронический цервицит.
Диагностика
Чтобы подтвердить диагноз и подобрать максимально эффективную схему терапии, используются:
-
Гинекологический осмотр. При осмотре в зеркалах врач обнаруживает воспаленную гиперемированную шейку, при контакте с тампоном развивается кровотечение, заметны слизисто-гнойные выделения.
-
Мазок из влагалища. Материал необходим для определения состава микрофлоры. При цервиците количество полезных микроорганизмов ниже нормы, наблюдается присутствие кокков, гонококков. Количество лейкоцитов увеличено.
-
ИФА и ПЦР. При специфическом течении обнаруживаются соответствующие микробы, при неспецифическом – повышенная концентрация условно-патогенных микроорганизмов.
-
Кольпоскопия. Высокоинформативная диагностическая процедура, с помощью которой врач может детально рассмотреть все очаги патологии, степень распространения воспаления. Во время кольпоскопии проводится забор материала для гистологического исследования.
-
Биопсия. Анализ биопата позволяет подтвердить воспаление, выявить злокачественное перерождение тканей ШМ.
Хроническое воспаление шейки матки
Хроническая форма патологии характеризуется распространением воспалительного процесса на соединительную и мышечную ткань. При этом на влагалищной порции формируется псевдоэрозия, которая в будущем может стать причиной гиперпластических и дистрофических изменений. Слизистая шейки матки становится уплотненной, после заживления псевдоэрозии на ней образуются кисты.
При хроническом течении клиническая картина смазанная, усиление симптоматики наблюдается в период обострения. Распространенные жалобы при рецидивах:
-
боль при мочеиспускании;
-
жжение, зуд во влагалище;
-
боль во время интимной близости;
-
боль в нижней части живота, пояснице;
-
влагалищные выделения желто-зеленого цвета и неприятного запаха;
-
мажущие кровянистые выделения.
Осложнения
Осложнения возможны при отсутствии своевременной диагностики и лечения. Если болезнь перешла в хроническую стадию, появляется риск развития:
-
деформация шейки матки;
-
эрозивных процессов на слизистой влагалища;
-
распространения воспаления на тело матки и придатки;
-
стеноза цервикального канала, который может стать причиной бесплодия.
Хронический цервицит, лечение которого отсутствует, нередко становится причиной развития дисплазии ШМ. Это опасное заболевание, классифицирующееся как предраковое и характеризующееся появлением атипичных клеток. Особую опасность здоровью несет сочетание хронического цервицита с ВПЧ высокого онкогенного риска. В таких ситуациях пациентка нуждается в длительном, комплексном лечении и постоянном наблюдении врача-гинеколога.
Методы безоперационного лечения цервицита
Главная цель безоперационной терапии – устранение воспалительного процесса и патологической симптоматики, предупреждение осложнений, профилактика рецидивов. Лечение проводится с применением препаратов местного и системного действия. Одновременно могут использоваться иммуномодулирующие средства, направленные на восстановление и поддержание защитных функций организма.
При остром цервиците препараты подбираются индивидуально, с учетом типа возбудителя. Использование препаратов местного действия допустимо при кандидозной инфекции, неспецифическом цервиците. Вирусное, хламидийное, трихомонадное воспаление лечится с помощью системных медикаментозных средств.
Консервативная терапия при острой форме может включать такие группы препаратов:
-
Антибиотики. Назначается при цервиците, спровоцированном специфическими половыми инфекциями (ИППП). Вид препарата подбирается с учетом характера возбудителя. Лечатся и женщина, и половой партнер.
-
Противогрибковые. Назначаются при кандидозной инфекции. Если болезнь не запущена, используются местные противогрибковые средства в виде вагинальных таблеток, капсул, кремов. В прогрессирующей стадии лечение проводится системными препаратами на основе флуконазола
-
Противовирирусные. Основной вирус, подлежащий «уничтожению» – папилломавирус человека. Хорошими терапевтическими свойствами обладает препарат на основе инозина пранобекса. Лекарство используется длительными курсами одновременно с иммунокоррекцией. Для подавления активности вируса простого герпеса в основном используется препарат «Ацикловир», который назначается в стадии обострения.
Обязательно назначаются препараты местного действия, восстанавливающие баланс влагалищной микрофлоры. После подавления воспалительного процесса можно прибегнуть к методам физиотерапии:
-
диадинамическая терапия;
-
лазеротерапия;
-
магнитотерапия;
-
лекарственный электрофорез.
Если цервицит сочетается с другими фоновыми процессами, такими как: лейкоплакия, эктропион, истинная эрозия, полипы, папилломатоз, для лечения воспаления используются деструктивные методы:
-
Химическое прижигание. Предполагает применение специальных препаратов, которые при контакте с пораженным участком, вызывают химических ожог. Такой вид терапии хорошо переносится пациентками, не приводит к рубцеванию.
-
Криодеструкция. Проводится при очаговом цервиците. Предполагает воздействие на патологические ткани жидкого азота, который вымораживает измененные клетки и способствует восстановлению здоровых тканей.
-
Лазерная вапоризация. Суть методики заключается в использовании терапевтических свойств лазера, который разогревает патологические клетки, способствуя их гибели.
-
Радиоволновое лечение. Осуществляется с помощью аппарата генерирующего высокочастотные радиоволны, которые разрушают патологический эпителий и препятствуют дальнейшему распространению воспаления.
Наши преимущества
ребенка родилось благодаря нашим специалистам
Лечение на аппарате HIFU
Высоко интенсивный фокусированный ультразвук HIFU (от англ. High-Intensity Focused Ultrasound – HIFU) – инновационная медицинская методика, суть которой заключается в применении высокочастотных и высокоэнергичных УЗ-лучей, с помощью которых проводится деструкция и разрешение патологических тканей. Термическая абляция воздействует прицельно только на измененные ткани, при этом здоровые структуры остаются неповрежденными.
Метод HIFU относится к неинвазивным процедурам, позволяющим получить доступ к глубинным тканям без разрезов, проколов и других манипуляций, предполагающих травмирование тканей. ВИФУ приводит к термической абляции патологических очагов, при этом отмершие ткани реабсорбируются (всасываются) окружающими здоровыми тканями.
Процедура проводится в амбулаторных условиях с использованием местной анестезии. Для воздействия на патологические ткани используются одноразовые насадки. Энергетические параметры выставляются на дисплее с учетом локализации патологического очага. На экране монитора врач контролирует энергетический режим, время воздействия, суммарную дозу УЗ-энергии.
Профилактика
Для профилактики цервицита рекомендуется соблюдать такие правила:
-
своевременно лечить инфекционные патологии влагалища и ШМ;
-
вести защищенную половую жизнь;
-
вовремя лечить гормональные дисфункции под наблюдением врача;
-
предотвращать травмы шейки матки;
-
периодически проходить профилактический осмотр у гинеколога с целью ранней диагностики любого гинекологического заболевания.
Стоимость услуг
-
Консультации специалистовНазвание услугиНоменклатураВремяСтоимостьназваниеПрием (осмотр, консультация) врача-акушера-гинеколога первичный
Код: B01.001.001номенклатураПрием (осмотр, консультация) врача-акушера-гинеколога первичный
Код: B01.001.0013 500 руб.названиеПрием (осмотр, консультация) врача-акушера-гинеколога повторный
Код: B01.001.002номенклатураПрием (осмотр, консультация) врача-акушера-гинеколога повторный
Код: B01.001.0022 400 руб. -
Гинекологические процедуры и манипуляцииНазвание услугиНоменклатураВремяСтоимостьназваниеБиопсия тканей матки (аспирационная биопсия эндометрия) (без стоимости цитологического исследования)
Код: A11.20.003номенклатураБиопсия тканей матки (аспирационная биопсия эндометрия) (без стоимости цитологического исследования)
Код: A11.20.0033 950 руб.названиеКольпоскопия
Код: A03.20.001номенклатураКольпоскопия
Код: A03.20.0013 800 руб.названиеЛечение заболеваний вульвы, влагалища и шейки матки ультразвуком высокой интенсивности (HIFU)
Код: A22.30.022номенклатураЛечение заболеваний вульвы, влагалища и шейки матки ультразвуком высокой интенсивности (HIFU)
Код: A22.30.02220 000 руб.
Отзывы
Заходя на первый прием я боялась, что будет не только физически, но и морально больно, что встреч
Ефимова Мария Сергеевна, это просто чудо, что
Цена лечения
Общая стоимость лечения цервицита формируется с учетом разных факторов:
-
причины развития патологии;
-
острая или хроническая форма;
-
стадия прогрессирования;
-
наличие сопутствующих осложнений и пр.
Если вы нуждаетесь в более подробной консультации или желаете записаться на прием к специалисту, позвоните по номеру +7 (495) 249-88-08 или +7 (495) 504-15-26 либо заполните форму обратной связи. Наши администраторы сразу перезвонят вам и ответят на все возникшие вопросы.
Читайте также:
Контакты
Москва, улица 3-я Парковая, дом 12 (филиал)
Пн-Сб: 09:00–20:00
Вс: 09:00–18:00
Как добраться?Из метро Измайловская выход №1 направо, затем налево на улицу 3-я Парковая, мимо социальной аптеки пересекаем Заводской проезд, напротив IQ Denta справа вход в наш центр.
Москва, Елоховский пр-д. д.3 стр.2
Пн-Сб: 09:00–20:00
Вс: 09:00–18:00
Как добраться?М.Бауманская. Из метро направо. Перейти через дорогу, пройти через Галерею Елоховского Пассажа. На перекрестке перейти через дорогу к Елоховскому собору и двигаться по ул. Нижняя Красносельская до первого проезда. Свернуть налево в Елоховский проезд.































