Тератозооспермии у мужчин: признаки, диагностика.
Содержание:
Обследование супружеской пары, обратившейся с бесплодием, начинают с обследования мужа (либо параллельно, обоих). Объясняется это достаточно просто: во-первых, встречаемость мужского бесплодия совпадает с частотой женского, а, во-вторых, обследование мужчины зиждется на самом главном анализе – спермограмме, которая проводится за пару часов. Собственно, спермограмма дает основные параметры состояния репродуктивной функции мужчины. В большинстве случаев, при выраженном снижении показателей спермограммы, решение проблемы – в проведении ЭКО, и это сводит объем обследования женщины к минимуму.
На данный момент врачи-репродуктологи и андрологи пользуются нормами, установленными ВОЗ в 2010 году. Эти нормы определяют минимальные значения основных показателей, при которых зачатие в естественных условиях возможно.
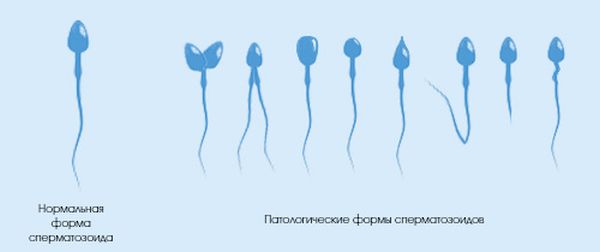
Признаки тератозооспермии
В зависимости от того, какие показатели спермограммы отклонены от нормы: количество сперматозоидов, их подвижность или строение (морфология) – различают следующие виды нарушения сперматогенеза:
- Нарушение количества сперматозоидов:
– аспермия (полное отсутствие сперматозоидов в эякуляте)
– олигоспермия (сниженное количество сперматозоидов в эякуляте; может быть разной степени).
- Нарушение подвижности:
– астеноспермия (сниженное количество подвижных сперматозоидов в эякуляте; разной степени)
– некроспермия (отсутствие живых сперматозоидов в эякуляте).
- Нарушение морфологии (строения)
– тератозооспермия (разной степени).
Возможно сочетание различных видов нарушения сперматогенеза, например, олигоастенотератозооспермия: нарушение количества, подвижности и морфологии сперматозоидов. Иногда указывают степень: олиго-1, астено-3, терато-2-зооспермия.
Тератозооспермия – наиболее частый вид отклонений в спермограмме; наиболее сложная ситуация – если диагностирована олигоастенотератозооспермия, так как количество сперматозоидов может не позволить провести инсеминацию даже при накоплении замороженной спермы.
Оценка морфологии сперматозоидов ведется под микроскопом с увеличением до 400 раз; критерии нормы также описаны в рекомендации ВОЗ от 2010 года. Для оценки фертильности спермы описание видов нарушений морфологии спермиев не так важно: большей частью это интересует андролога при решении вопроса о необходимости лекарственной терапии перед зачатием.
Тератозооспермия может никак не проявлять себя клинически – мужчина может не знать об этом нарушении до первой сдачи спермограммы. Однако, чаще этому нарушению предшествуют заболевания мужской половой сферы: именно они приводят к этим нарушениям.
Диагностика тератозооспермии
К андрологу мужчина попадает уже со спермограммой. Изучив анамнез, и осмотрев пациента, андролог вырабатывает план обследования.
-
Спермограмма – часто назначается повторно: получение одного неблагоприятного результата недостаточно для того, чтобы делать выводы. Необходимо подробно изучить физиологические и биохимические свойства спермы, уточняется количество и качество сперматозоидов, их фертильность (способность оплодотворить яйцеклетку). Сперму для исследования получают путем мастурбации, перед сдачей материала следует воздержаться от половых контактов на протяжении 3-5 дней, не принимать крепкое спиртное, сообщить врачу о применении сильнодействующих лекарств (если таковые приходится принимать).
-
MAR-тест – метод изучения процентного соотношения сперматозоидов, покрытых антиспермальными антителами. В некоторых случаях в мужском организме происходит выработка специфических антител, которые атакуют собственные сперматозоиды, принимая их за чужеродные тела. Этот процесс имеет аутоиммунный характер, в результате оплодотворение яйцеклетки очень затруднительно. МАР-тест проводится одновременно со спермограммой.
-
УЗИ органов малого таза и мошонки – важный пункт обследования. Данный метод помогает врачу выявить возможную патологию развития репродуктивных органов и определить локализацию изменений (что важно, например, перед хирургическим лечением).
Кроме сдачи основных анализов могут потребоваться дополнительные:
- Определение уровня гормонов. Забор крови на гормоны производится утром натощак, в момент их максимальной выработки. На выделение гормонов влияет психоэмоциональный фактор, поэтому накануне рекомендуют избегать стрессов и переутомлений. Определяют уровень
1. Тестостерона.
2. Фолликулостимулирующего гормона (ФСГ).
3. Лютеинизирующего гормона (ЛГ)
4. Пролактина.
-
Анализ крови. Для исследования берется кровь из вены натощак, изучаются клинические и биохимические показатели.
-
Анализ мочи после эякуляции. Сдается моча, собранная после эякуляции для выявления возможных примесей спермы.
-
Допплерография сосудов – метод изучения сосудистого кровотока в половом члене и мошонке с помощью ультразвукового аппарата. Частой причиной проблем с оплодотворением являются непроходимость сосудов. Исследование проводится во время эрекции, вызванной искусственным путем.
Дополнительные анализы помогают андрологу в определении целесообразности назначения лечения - возможности восстановления нормальных показателей спермограммы. Если таковые имеются, проводится курс лечения, если нет – совместно с репродуктологом решается вопрос в пользу применения вспомогательных репродуктивных технологий (ВРТ) – инсеминации или ЭКО/ИКСИ.
Вероятность беременности при тератозооспермии
Согласно современным представлениям, для наступления беременности необходимо, чтобы не менее 150-300 тысяч фертильных сперматозоидов достигли маточной трубы, где и произойдет встреча с яйцеклеткой. Для того, чтобы такое количество попало в трубу, считается, что исходное количество фертильных сперматозоидов в порции должно составлять не менее 500 тысяч; по опыту нашей клиники инсеминация при количестве менее 700 тысяч малоэффективна. Естественное зачатие с меньшим количеством невозможно, поэтому при выявлении бесплодия с умеренной тератозооспермией делают инсеминацию, ориентируясь на количество фертильных сперматозоидов в конкретной порции.
В тех случаях, когда из одной порции получение требуемого количества сперматозоидов невозможно, сперму предлагают накапливать: мужчина несколько раз сдает материал, который обрабатывают и замораживают с тем, чтобы при достижении нужного количества разморозить и провести внутриматочную инсеминацию. В таком случае необходимо проведение теста на криотолерантность спермы – он показывает, как сперматозоиды переносят замораживание/размораживание.
Вероятность забеременеть при тератозооспермии естественным путем зависит от количества фертильных сперматозоидов – чаще всего это единичные случаи; при применении инсеминации – порядка 15-25%. Главный вопрос: сколько раз стоит пробовать забеременеть с помощью инсеминации при тератозооспермии? Общепринято проводить не более 3-4-х попыток. Несмотря на относительную дешевизну процедуры инсеминации, при ее неэффективности теряется драгоценное время, а неудачи заметно влияют на восприятие ситуации супругами, нередко убеждая их в безвыходности создавшегося положения. Неудачи инсеминации должны вовремя подтолкнуть к решению в пользу ЭКО: эффективность его выше, а одна стимуляция обеспечивает несколько переносов, увеличивая шансы на беременность в одном протоколе.
Также читают:
Автор статьи
Генеральный директор Центра Репродукции и Генетики «ФертиМед»
Аншина Маргарита Бениаминовна
- Основатель РАРЧ, с 1993 по 2016 вице-президент РАРЧ;
- Лауреат премии правительства России в области репродуктивной медицины;
- Основатель РАРЧ, с 1993 по 2016 вице-президент РАРЧ;
- Основатель и главный, а затем научный редактор журнала «Проблемы репродукции»;
- Редактор и издатель русскоязычной версии Руководств ВОЗ по обследованию и диагностике бесплодных супружеских пар, а также исследованию эякулята человека. Автор популярной литературы для пациентов, в том числе известной книжки «Если Вам нужен ребенок…».








